Alzheimer café Amsterdam Noord d.d. 28 juni 2022.
Onze gastspreker is ziek.
Onderwerp vandaag : “ Zorgen van een mantelzorger, een dozijn dagelijkse dilemma’s.” Door Anne Margriet Pot , Kokboekencentrum uitgevers, Utrecht 2020.
Inleiding : Iris introduceert de afwezige Anne Margriet Pot, o.a.:
- Strategisch adviseur langdurige zorg bij IGJ
- Hoogleraar ‘Toezicht op persoonsgerichte en geïntegreerde langdurige zorg’ bij Erasmus Universiteit
- Voorzitter International Psychogeriatrisch Association (IPA)
- Professor of Geropsychology VU 2007-2020
- WHO adviseur en diplomaat m.b.t. wereldwijde toekomstbestendige langdurige zorg en dementie o.a. ontwikkeling I-support, online zelfhulp en trainingsprogramma voor mantelzorgers v mensen met dementie ( Engels) 2014 – 2018
- Ontwikkeling EDIZ – ervaren druk door informele zorg (mantelzorgers) 1995
Toen kreeg haar moeder dementie en haar vader een herseninfarct. In de dagelijkse praktijk liep zij aan tegen een groot aantal dilemma’s, die ze in het boek beschrijft en van commentaar voorziet, mede op basis van haar beroepsmatige kennis en ervaring.
Het gaat om de volgende dilemma’s:
- Scheiden of verhuizen?
- Afstand of nabijheid?
- Meepraten of tegenspreken?
- Klagen of prijzen?
- Jezelf of je naaste?
- Slikken of stikken?
- Niet zonder elkaar of niet met elkaar?
- Zoekraken of afpakken?
- Mijn of dijn?
- Opgeven of investeren?
- Aanhouden of aanpassen?
- Leven of dood?
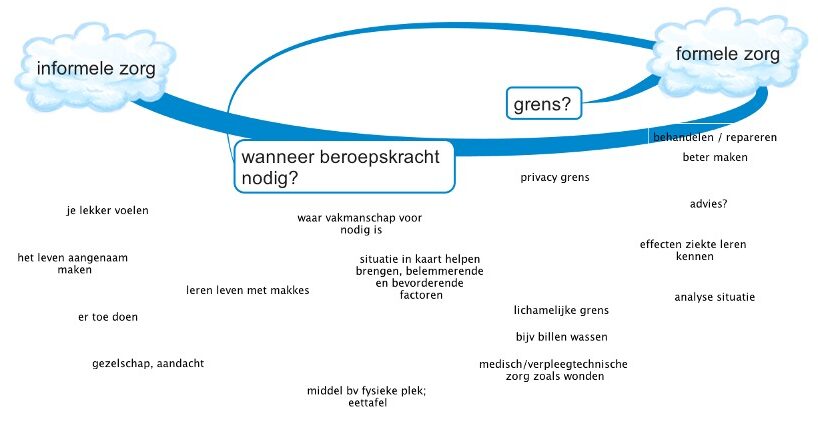
We zijn in kleine groepjes met elkaar gaan praten over enkele van deze dilemma’s. In de groepjes : mensen met dementie, mantelzorgers, vrijwilligers en professionals. Het dilemma werd ingeleid door een deel van de tekst ( of een samenvatting daarvan) uit het boek. Hieronder de gekozen dilemma’s, de samenvatting en de reactie van de gesprekspartners.
2. Afstand of nabijheid?
Moeder heeft beginnende dementie, vader krijgt een herseninfarct. Thuis blijven wonen is geen optie meer. Vader revalideert in een verpleeghuis en in de tussentijd gaat moeder verder achteruit.
En nu? Kunnen ze ergens samen opgenomen worden? Niet in de gemeente waar ze wonen.
Verhuizen naar een andere gemeente? Waar dat wel kan? De zoektocht begint. Uit hun vertrouwde gemeente? Dicht bij 1 van de kinderen? Andere overwegingen? Welke?
En : hoe houd je contact als je ergens anders ( ver weg) woont? ( fragment pag. 28/29 voorgelezen; leidt tot lachen uit herkenning)
Reacties van de deelnemers:
Eerst is gesproken over thuis blijven wonen, in de eigen omgeving. Het is mogelijk om de sociale contacten te vergroten binnen de familiekring. Maar, als die verder weg woont gaat het netwerk vaak bestaan uit kennissen en buren. Vaak worden mensen om hun heen ook ouder en ontstaat echte hulpbehoevendheid.
Mocht er de noodzaak zijn tot opname én er een keuze zijn tussen de eigen vertrouwde omgeving of elders wordt aan de volgende argumenten gedacht :
-Dichtbij de oude omgeving geeft de mogelijkheid dat oude vrienden en kennissen blijven komen en iets met hen ondernemen
-Dichtbij de kinderen geeft hen de mogelijkheid vaker te komen .
-Het hangt ook af in hoeverre de ouders zich nog bewust zijn van de omgeving
-Voor naasten is het so wie so een moeilijke beslissing, als ouders/partners het zelf niet meer kunnen overzien. Wat is het vooruitzicht? Wat zijn financiële consequenties? En : doe ik het zelf niet goed genoeg, zou ik het toch niet moeten kunnen volhouden? Schuldgevoel.
-De keuze kan ook afhangen van de algemene indruk die bijv. kinderen hebben van een huis bij een oriëntatie bezoek. Sfeer, indeling, bejegening, activiteiten, privacy.
3. Meepraten of tegenspreken?
Moeder klaagt dat ze nooit iemand ziet, en verwijt dochter dat ze nooit komt. Hoewel dochter in Zwitserland werkt, komt ze iedere 2 a 3 weken. Haar zus is deze week al twee keer geweest.
Wat moet je doen? Uitleggen, tegenspreken? Wat zou jij doen?
Reacties van de deelnemers:
-Nee, niet tegenspreken of uitleggen, want heeft geen zin en leidt tot irritatie en soms ook beschuldigingen.
-Wel bijvoorbeeld vragen : vindt u het fijn als wij komen?
-Meer op het geuite gevoel en beleving meepraten ( wat een vervelend gevoel ) is beter dan tegenpraten ( heeft geen zin) Met andere woorden, het gaat niet om de waarheid, daar ontstaat vaak strijd over, het gaat om de beleving.
-Je kunt het soms wel uitleggen, is afhankelijk van de persoon en fase van de ziekte ( aanvoelen)
-Meepraten voelt misschien niet helemaal eerlijk..
In de nabespreking fragment pag. 37 en 39 voorgelezen. Algemene instemming.
6. Slikken of stikken?
Binnen de kring van het oude ouderlijk gezin bestaan verschillen van inzicht hoe e.e.a. aan te pakken. De 1 wil graag dat er een bezoekschema is, de ander komt wanneer het uitkomt. Moeder komt aan in gewicht, de 1 vindt dat er minder snoep meegebracht moet worden, de ander zegt : maakt nu niks meer uit toch? Hoe ga je hier onderling mee om?
Reacties van de deelnemers:
-De wensen van de ouders zijn leidend indien mogelijk, maar soms is daar ook moeilijk aan te voldoen.
-De eigen levens van de familie zijn ook belangrijk!
-Het is soms wel goed om inzichtelijk te maken wat de belasting is als mantelzorger, dat binnen de familie ook naar elkaar uit te spreken.
-Het zou fijn zijn als de familie onderling op 1 lijn kan komen. Het is niet zo dat dat vanzelfsprekend is. Het ideale gezin bestaat niet en onderlinge verschillen bestaan. Behalve in beschikbare tijd en afstand ook in de beleving. Iedereen heeft een eigen band en verleden met de ouders, net zoals met de andere gezinsleden.
-Een gesprek met een betrokken en onafhankelijke buitenstaander kan heel erg helpen!
11. Aanhouden of aanpassen?
Het aankleden van vader – na zijn herseninfarct – was al moeilijk, en wordt steeds moeilijker. Vader wil zijn eigen kleren aan. Broer dringt daar ook op aan. Zorg ziet graag aangepaste kleding. Argumenten voor beide kanten? Wat geeft de doorslag? Fragment pag. 99 voorgelezen. Algehele herkenning.
Reacties van de deelnemers:
Voor aanpassen van de kleding : als het aantrekken van de kleding leed veroorzaakt kan het niet anders.
Tegen aanpassen:
-kleding geeft gevoel en bevestiging van identiteit
-iemand levert al zoveel in als hij naar verpleeghuis gaat
-er ontstaat onrust
-als degene het niet wil, mag het ook niet zo maar onder de wet zorg en dwang
Algemeen : wat is nu eigenlijk belangrijker : wat het personeel wil of wat de bewoner wil?
Zijn er ook creatieve oplossingen?
-advies ergotherapie vragen
-bijv. eigen kleding aanpassen?
-bespreken van argumenten met familie
-met bewoner en of familie samen uitzoeken, respect voor ieders standpunt tonen, rekening mee houden.
Nabeschouwing:
Het waren levendige gesprekken aan de tafels en de dilemma’s heel herkenbaar.
Iedereen praatte actief mee, en had vanuit zijn eigen perspectief inbreng en deskundigheid!